DUERP Soins infirmiers à domicile, SSIAD et HAD : Modèle de Document Unique Gratuit 2026
Ce modèle DUERP s’adresse aux services de soins infirmiers à domicile (SSIAD), aux structures d’hospitalisation à domicile (HAD) et aux équipes d’infirmiers intervenant chez les patients. Il couvre les situations clés de votre activité : interventions de soins au domicile, déplacements de tournée, manutention et transferts de patients, gestion du matériel et des déchets de soins, coordination et travail administratif. Il met en avant les principaux risques du métier (risques infectieux et AES, TMS, chutes, risques routiers, agressions, forte charge émotionnelle et risques psychosociaux) et propose des actions concrètes à adapter à votre organisation et à vos plannings.
Document Unique d'Évaluation des Risques Professionnels (DUERP)
Conformément aux articles L.4121-1 et suivants du Code du travail.
Informations de l'entreprise
Raison sociale :
ACME Soins Infirmiers à Domicile
SIREN :
000 000 000
Secteur :
Soins infirmiers à domicile – SSIAD / HAD
Effectif :
25 salariés
Instance représentative :
CSE présent
Établissement
Adresse :
— — — — — —
SIRET :
000 000 000 00000
Mise à disposition :
support papier (classeur accessible) + support numérique (intranet/dossier partagé)
1) Méthodologie
- Découpage en unités de travail pertinentes.
- Inventaire des risques avec cotation simplifiée (faible/moyen/élevé).
- Mesures existantes et plan d'actions d'amélioration.
- Revue annuelle et à chaque changement significatif.
2) Obligations & traçabilité
3) Périmètre & unités de travail
- Interventions de soins au domicile des patients
- Déplacements domicile – domicile / domicile – siège
- Préparation du matériel, stockage et gestion des déchets de soins
- Locaux du service, gestion administrative et coordination
- Toutes unités
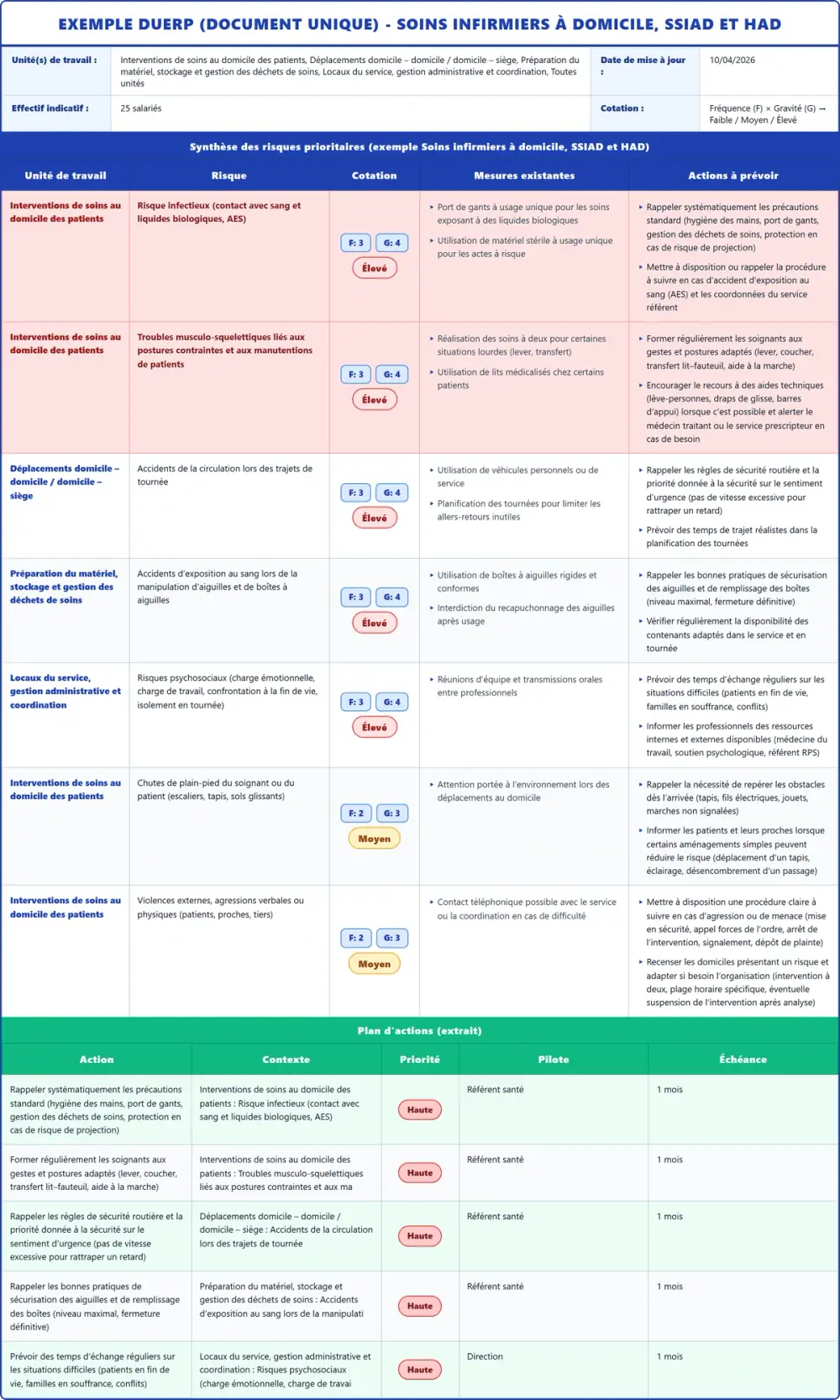
4) Synthèse des risques prioritaires
| # | Unité | Risque | Niveau | Fréquence i | Gravité i | Score (F × G) | Mesures existantes | Actions à prévoir |
|---|---|---|---|---|---|---|---|---|
| 1 | Interventions de soins au domicile des patients | Risque infectieux (contact avec sang et liquides biologiques, AES) | Élevé | 3 | 4 | 12 |
|
|
| 2 | Interventions de soins au domicile des patients | Troubles musculo-squelettiques liés aux postures contraintes et aux manutentions de patients | Élevé | 3 | 4 | 12 |
|
|
| 3 | Déplacements domicile – domicile / domicile – siège | Accidents de la circulation lors des trajets de tournée | Élevé | 3 | 4 | 12 |
|
|
| 4 | Préparation du matériel, stockage et gestion des déchets de soins | Accidents d’exposition au sang lors de la manipulation d’aiguilles et de boîtes à aiguilles | Élevé | 3 | 4 | 12 |
|
|
| 5 | Locaux du service, gestion administrative et coordination | Risques psychosociaux (charge émotionnelle, charge de travail, confrontation à la fin de vie, isolement en tournée) | Élevé | 3 | 4 | 12 |
|
|
| 6 | Interventions de soins au domicile des patients | Chutes de plain-pied du soignant ou du patient (escaliers, tapis, sols glissants) | Moyen | 2 | 3 | 6 |
|
|
| 7 | Interventions de soins au domicile des patients | Violences externes, agressions verbales ou physiques (patients, proches, tiers) | Moyen | 2 | 3 | 6 |
|
|
| 8 | Déplacements domicile – domicile / domicile – siège | Fatigue liée aux tournées longues, travail de nuit ou tôt le matin | Moyen | 2 | 3 | 6 |
|
|
🛡️ Risques professionnels associés à ce secteur
Pour aller plus loin, consultez nos fiches dédiées aux risques que rencontrent le plus souvent les entreprises de ce secteur. Chaque fiche détaille la méthode d'évaluation, les mesures de prévention et les sanctions encourues.
Voir aussi : la base complète des risques professionnels.
Si votre activité combine plusieurs métiers, nos modèles DUERP Cabinet médical, notre DUERP Laboratoires d'analyses médicales et notre DUERP Psychiatrie Soins abordent des problématiques complémentaires.
Créez votre DUERP personnalisé en 15 minutes : parcours guidé, plan d'actions, export PDF/Word/Excel.
5) Inventaire détaillé des risques
| # | Unité | Risque | Niveau | Fréquence i | Gravité i | Score (F × G) | Mesures existantes | Actions à prévoir |
|---|---|---|---|---|---|---|---|---|
| 1 | Interventions de soins au domicile des patients | Risque infectieux (contact avec sang et liquides biologiques, AES) | Élevé | 3 | 4 | 12 |
|
|
| 2 | Interventions de soins au domicile des patients | Troubles musculo-squelettiques liés aux postures contraintes et aux manutentions de patients | Élevé | 3 | 4 | 12 |
|
|
| 3 | Interventions de soins au domicile des patients | Chutes de plain-pied du soignant ou du patient (escaliers, tapis, sols glissants) | Moyen | 2 | 3 | 6 |
|
|
| 4 | Interventions de soins au domicile des patients | Violences externes, agressions verbales ou physiques (patients, proches, tiers) | Moyen | 2 | 3 | 6 |
|
|
| 5 | Déplacements domicile – domicile / domicile – siège | Accidents de la circulation lors des trajets de tournée | Élevé | 3 | 4 | 12 |
|
|
| 6 | Déplacements domicile – domicile / domicile – siège | Fatigue liée aux tournées longues, travail de nuit ou tôt le matin | Moyen | 2 | 3 | 6 |
|
|
| 7 | Préparation du matériel, stockage et gestion des déchets de soins | Accidents d’exposition au sang lors de la manipulation d’aiguilles et de boîtes à aiguilles | Élevé | 3 | 4 | 12 |
|
|
| 8 | Préparation du matériel, stockage et gestion des déchets de soins | Irritations cutanées liées aux produits de désinfection et de nettoyage | Faible à moyen | 2 | 2 | 4 |
|
|
| 9 | Locaux du service, gestion administrative et coordination | TMS et fatigue visuelle liés au travail sur écran (dossiers patients, planification, transmissions) | Moyen | 2 | 3 | 6 |
|
|
| 10 | Locaux du service, gestion administrative et coordination | Risques psychosociaux (charge émotionnelle, charge de travail, confrontation à la fin de vie, isolement en tournée) | Élevé | 3 | 4 | 12 |
|
|
| 11 | Toutes unités | Fortes chaleurs / chaleur intense (déshydratation, malaise, baisse de vigilance) | Moyen | 2 | 3 | 6 |
|
|
7) Plan d'actions
| Action | Contexte | Priorité | Pilote | Échéance |
|---|---|---|---|---|
| Rappeler systématiquement les précautions standard (hygiène des mains, port de gants, gestion des déchets de soins, protection en cas de risque de projection) | Interventions de soins au domicile des patients / Risque infectieux (contact avec sang et liquides biologiques, AES) | Haute | Office Manager | 3 mois |
| Mettre à disposition ou rappeler la procédure à suivre en cas d’accident d’exposition au sang (AES) et les coordonnées du service référent | Interventions de soins au domicile des patients / Risque infectieux (contact avec sang et liquides biologiques, AES) | Haute | Office Manager | 3 mois |
| Vérifier régulièrement la disponibilité des boîtes à aiguilles conformes et des consommables nécessaires aux soins en sécurité. | Interventions de soins au domicile des patients / Risque infectieux (contact avec sang et liquides biologiques, AES) | Haute | Office Manager | 3 mois |
| Former régulièrement les soignants aux gestes et postures adaptés (lever, coucher, transfert lit–fauteuil, aide à la marche) | Interventions de soins au domicile des patients / Troubles musculo-squelettiques liés aux postures contraintes et aux manutentions de patients | Haute | Office Manager | 3 mois |
| Encourager le recours à des aides techniques (lève-personnes, draps de glisse, barres d’appui) lorsque c’est possible et alerter le médecin traitant ou le service prescripteur en cas de besoin | Interventions de soins au domicile des patients / Troubles musculo-squelettiques liés aux postures contraintes et aux manutentions de patients | Haute | Office Manager | 3 mois |
| Signaler les situations à risque important (escaliers étroits, environnement encombré, patient obèse) pour réévaluer l’organisation (intervention à deux, adaptation du plan de soins). | Interventions de soins au domicile des patients / Troubles musculo-squelettiques liés aux postures contraintes et aux manutentions de patients | Haute | Office Manager | 3 mois |
| Rappeler la nécessité de repérer les obstacles dès l’arrivée (tapis, fils électriques, jouets, marches non signalées) | Interventions de soins au domicile des patients / Chutes de plain-pied du soignant ou du patient (escaliers, tapis, sols glissants) | Moyenne | Office Manager | 6 mois |
| Informer les patients et leurs proches lorsque certains aménagements simples peuvent réduire le risque (déplacement d’un tapis, éclairage, désencombrement d’un passage) | Interventions de soins au domicile des patients / Chutes de plain-pied du soignant ou du patient (escaliers, tapis, sols glissants) | Moyenne | Office Manager | 6 mois |
| Vérifier que les chaussures des soignants sont adaptées (bon maintien, semelles antidérapantes). | Interventions de soins au domicile des patients / Chutes de plain-pied du soignant ou du patient (escaliers, tapis, sols glissants) | Moyenne | Office Manager | 6 mois |
| Mettre à disposition une procédure claire à suivre en cas d’agression ou de menace (mise en sécurité, appel forces de l’ordre, arrêt de l’intervention, signalement, dépôt de plainte) | Interventions de soins au domicile des patients / Violences externes, agressions verbales ou physiques (patients, proches, tiers) | Moyenne | Office Manager | 6 mois |
| Recenser les domiciles présentant un risque et adapter si besoin l’organisation (intervention à deux, plage horaire spécifique, éventuelle suspension de l’intervention après analyse) | Interventions de soins au domicile des patients / Violences externes, agressions verbales ou physiques (patients, proches, tiers) | Moyenne | Office Manager | 6 mois |
| Proposer un temps de débriefing après les situations particulièrement difficiles ou violentes. | Interventions de soins au domicile des patients / Violences externes, agressions verbales ou physiques (patients, proches, tiers) | Moyenne | Office Manager | 6 mois |
| Rappeler les règles de sécurité routière et la priorité donnée à la sécurité sur le sentiment d’urgence (pas de vitesse excessive pour rattraper un retard) | Déplacements domicile – domicile / domicile – siège / Accidents de la circulation lors des trajets de tournée | Haute | Office Manager | 3 mois |
| Prévoir des temps de trajet réalistes dans la planification des tournées | Déplacements domicile – domicile / domicile – siège / Accidents de la circulation lors des trajets de tournée | Haute | Office Manager | 3 mois |
| Limiter l’usage du téléphone en conduite (appels en kit mains libres et uniquement si nécessaire, interdiction de lire ou écrire des messages). | Déplacements domicile – domicile / domicile – siège / Accidents de la circulation lors des trajets de tournée | Haute | Office Manager | 3 mois |
| Évaluer la charge de travail réelle des tournées (nombre de patients, distances, complexité des soins) | Déplacements domicile – domicile / domicile – siège / Fatigue liée aux tournées longues, travail de nuit ou tôt le matin | Moyenne | Office Manager | 6 mois |
| Adapter les plannings lorsque des signes de fatigue ou de surcharge sont identifiés | Déplacements domicile – domicile / domicile – siège / Fatigue liée aux tournées longues, travail de nuit ou tôt le matin | Moyenne | Office Manager | 6 mois |
| Aborder la question du sommeil et de la récupération en lien avec la médecine du travail lorsque nécessaire. | Déplacements domicile – domicile / domicile – siège / Fatigue liée aux tournées longues, travail de nuit ou tôt le matin | Moyenne | Office Manager | 6 mois |
| Rappeler les bonnes pratiques de sécurisation des aiguilles et de remplissage des boîtes (niveau maximal, fermeture définitive) | Préparation du matériel, stockage et gestion des déchets de soins / Accidents d’exposition au sang lors de la manipulation d’aiguilles et de boîtes à aiguilles | Haute | Office Manager | 3 mois |
| Vérifier régulièrement la disponibilité des contenants adaptés dans le service et en tournée | Préparation du matériel, stockage et gestion des déchets de soins / Accidents d’exposition au sang lors de la manipulation d’aiguilles et de boîtes à aiguilles | Haute | Office Manager | 3 mois |
| Mettre à jour la procédure AES et s’assurer que tous les soignants en ont pris connaissance. | Préparation du matériel, stockage et gestion des déchets de soins / Accidents d’exposition au sang lors de la manipulation d’aiguilles et de boîtes à aiguilles | Haute | Office Manager | 3 mois |
| Mettre à disposition des gants adaptés pour les opérations de nettoyage intensif | Préparation du matériel, stockage et gestion des déchets de soins / Irritations cutanées liées aux produits de désinfection et de nettoyage | Basse | Office Manager | 12 mois |
| Rappeler de limiter le contact prolongé avec les produits concentrés et d’utiliser la dilution prescrite | Préparation du matériel, stockage et gestion des déchets de soins / Irritations cutanées liées aux produits de désinfection et de nettoyage | Basse | Office Manager | 12 mois |
| Signaler les allergies déclarées aux produits et adapter si besoin le choix des gammes utilisées. | Préparation du matériel, stockage et gestion des déchets de soins / Irritations cutanées liées aux produits de désinfection et de nettoyage | Basse | Office Manager | 12 mois |
| Vérifier l’ergonomie des postes fixes (hauteur écran, siège réglable, espace suffisant) | Locaux du service, gestion administrative et coordination / TMS et fatigue visuelle liés au travail sur écran (dossiers patients, planification, transmissions) | Moyenne | Office Manager | 6 mois |
| Rappeler les pauses régulières pour limiter la fatigue visuelle et les douleurs liées au travail statique | Locaux du service, gestion administrative et coordination / TMS et fatigue visuelle liés au travail sur écran (dossiers patients, planification, transmissions) | Moyenne | Office Manager | 6 mois |
| Limiter les périodes de saisie intense en regroupant les tâches administratives lorsque c’est possible. | Locaux du service, gestion administrative et coordination / TMS et fatigue visuelle liés au travail sur écran (dossiers patients, planification, transmissions) | Moyenne | Office Manager | 6 mois |
| Prévoir des temps d’échange réguliers sur les situations difficiles (patients en fin de vie, familles en souffrance, conflits) | Locaux du service, gestion administrative et coordination / Risques psychosociaux (charge émotionnelle, charge de travail, confrontation à la fin de vie, isolement en tournée) | Haute | Office Manager | 3 mois |
| Informer les professionnels des ressources internes et externes disponibles (médecine du travail, soutien psychologique, référent RPS) | Locaux du service, gestion administrative et coordination / Risques psychosociaux (charge émotionnelle, charge de travail, confrontation à la fin de vie, isolement en tournée) | Haute | Office Manager | 3 mois |
| Intégrer les facteurs de RPS liés aux tournées, au travail isolé et à la charge émotionnelle dans le plan d’action annuel du DUERP. | Locaux du service, gestion administrative et coordination / Risques psychosociaux (charge émotionnelle, charge de travail, confrontation à la fin de vie, isolement en tournée) | Haute | Office Manager | 3 mois |
| Formaliser une procédure “épisode chaleur” (eau, pauses, adaptation horaires, vigilance, conduite à tenir) | Toutes unités / Fortes chaleurs / chaleur intense (déshydratation, malaise, baisse de vigilance) | Moyenne | Office Manager | 6 mois |
| Identifier les situations les plus exposées (extérieur, cuisine, véhicules, manutentions) et renforcer les mesures | Toutes unités / Fortes chaleurs / chaleur intense (déshydratation, malaise, baisse de vigilance) | Moyenne | Office Manager | 6 mois |
| Tracer les mesures activées lors des épisodes (consignes diffusées, aménagements, incidents, retours d’expérience) | Toutes unités / Fortes chaleurs / chaleur intense (déshydratation, malaise, baisse de vigilance) | Moyenne | Office Manager | 6 mois |
Ce modèle DUERP gratuit est un point de départ. Pour comprendre vos obligations, consultez notre guide complet du DUERP. Pour l'adapter à votre entreprise, suivez notre méthode de rédaction ou consultez la FAQ sur le document unique. Vous pouvez aussi générer votre DUERP directement avec notre logiciel en ligne.
Cabinets, agences, restauration, hôtellerie... 166+ modèles disponibles.
Suivi & mise à disposition
Revue annuelle et après changement significatif. Tableau de bord des actions présenté au CSE.
Mise à disposition
- Support papier : classeur accessible sur site.
- Support numérique : intranet / dossier partagé (lecture pour tous, écriture restreinte).
© Duerp-en-ligne.fr – Modèle à vérifier et compléter.
Génération automatique, export PDF/Word/Excel, plan d'actions, guidage étape par étape.